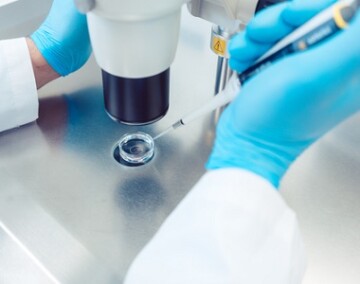
Genetika a genetické vyšetření
1. Co je to lékařská genetika
Lékařská genetika je obor medicíny, který se zabývá přesnou diagnostikou dědičných, často nevyléčitelných onemocnění. A také prevencí jejich opakovaného výskytu v rodině.
Někdy mluvíme ve vztahu lékař-genetik a pacient (případně jeho rodina) o genetickém poradenství. Jedna z definic genetického poradenství uvádí, že se jedná o „proces, který umožní postiženým osobám nebo osobám v riziku onemocnění porozumět příčině jejich genetického postižení a jeho přenosu a ukázat možnosti, jak snížit riziko opakovaného výskytu nemoci v rodině“. Jinými slovy, rodina by měla být dobře seznámena s charakterem onemocnění, které se v rodině vyskytuje, s možnostmi jeho léčby, měla by dobře porozumět, jaká je výše rizika postižení potomků, případně dalších příbuzných. Rodina sama by měla posoudit, jestli je výše rizika pro ni přijatelná, jestli vnímá riziko jako vysoké či nízké. Rodina se musí rovněž seznámit s možnostmi včasného rozpoznání onemocnění, případně s možnostmi prevence, která dokáže snížit riziko výskytu onemocnění a dále i s možnými postupy při zjištění onemocnění nebo vrozené vady u plodu nebo u embrya. To však neznamená pouze doporučení speciálních vyšetření. Zásadní nutností pro přesnou práci lékaře-genetika je znalost přesné diagnózy (tak jako v každém jiném medicínském oboru). Vhodná péče pak musí směřovat nejen k pacientovi, ale také k dalším členům jeho rodiny a to nejen současným, ale i budoucím. Lékařská genetika umožňuje obvykle (pouze) snížit riziko opakovaného výskytu nemoci v rodině (nikoli zamezit výskytu prvnímu). I to však může být pro rodinu významné.
2. Co bývá důvodem k návštěvě genetické poradny
Genetickou poradnu navštěvuje několik typických skupin pacientů.
Především to jsou:
- rodiny, kde se vyskytlo nebo vyskytuje u některého člena dědičné onemocnění nebo vrozená vývojová vada, vrozená chromosomová aberace, opoždění psychického vývoje, porucha chování, nervosvalové nebo neurodegenerativní onemocnění, dědičná porucha metabolismu, případně bylo vysloveno podezření na takové onemocnění,
- partneři, u kterých byla zjištěna porucha reprodukce, tzn., že nemohou vůbec zplodit dítě a léčí se pro neplodnost nebo u nich došlo k opakovanému samovolnému potratu,
- specifickou, poměrně malou skupinu tvoří tzv. příbuzenské páry, partneři, kteří plánují rodičovství a kteří jsou pokrevně spřízněni,
- osoby, které přicházejí do kontaktu se škodlivinami (chemikálie, záření) a mají tak zvýšené riziko vzniku získaných chromozomálních odchylek tzv. zlomů, jsou to nejen lidé, pracující v rizikovém prostředí, ale jsou to i chronicky nemocní lidé, kteří musí být dlouhodobě léčeni, často preparáty, které mohou mít mutagenní nebo teratogenní účinky jako např. cytostatika, imunosupresiva a některé další,
- těhotné ženy, které mají zvýšené riziko, že plod může mít vrozenou vývojovou vadu nebo dědičnou nemoc,
- preventivně jsou vyšetřováni potenciální dárci gamet (spermií a oocytů, případně i embryí),
- genetické poradenství a genetické vyšetření nabývá stále většího významu rovněž pro pacienty s onkologickými onemocněními, genetické vyšetření může upřesnit diagnostiku, prognózu i terapii onkologického onemocnění, u malé skupiny těchto pacientů může nabídnout preventivní testování - v rodinách s výskytem dědičných nádorových onemocnění.
3. Je na vás, abyste o dědičné nemoci doma mluvili
(co očekávat a na co se připravit před návštěvou ambulance lékařské genetiky)
Genetika je poměrně mladý lékařský obor, proto si často neumíme představit, co nás u lékařského genetika bude čekat. Není třeba se ničeho obávat. Lékař-genetik s námi potřebuje především mluvit – získat potřebné informace o zdravotních problémech v rodině. Pacienta si pak lékař prohlédne a obvykle nabídne odběr krve pro genetická laboratorní vyšetření.
Důležité tedy je získat informace o nemocech v rodině od ošetřujících lékařů, od příbuzných a ze zdravotní dokumentace. Před návštěvou genetické ambulance je tedy dobré se v rodině setkat, zeptat se na zdravotní potíže i těch, které třeba osobně neznáte, nebo už nežijí. Důležité jsou i informace o neplodnosti, samovolných potratech, vývojových vadách, mentálním postižení atd. Mnohdy jsou to informace, o kterých se v rodině raději nemluví, drží se tzv. pod pokličkou. Jistě je pochopitelné, že jsou to informace velmi citlivé, mnohdy je pro člověka bolestné o nich hovořit nebo na ně vzpomínat. Je to však bohužel i možná cesta k tomu, aby se nemoc v rodině znovu objevila. Pokud je to možné, povídejte si s rodiči, babičkami, dědečky, kmotřičkami a kmotry i dalšími příbuznými, samozřejmě hlavně o tom, co je těší, co dokázali, co krásného či zábavného zdědili od svých předků, ale povídejte si někdy i o jejich nemocech. Pokud o zdravotním problému budete vědět, můžete ho dnes třeba řešit jinak než dříve a třeba i docela snadno. Pokud je to možné, zajistěte si před návštěvou ambulance lékařské genetiky dostupnou zdravotní dokumentaci, svou i od nemocných příbuzných.
4. Genetik – tak trochu jiný doktor; jak probíhá genetické vyšetření
Genetické vyšetření pacienta nebo celé rodiny obvykle doporučí některý z ošetřujících lékařů – ten by měl také vystavit doporučení– žádanku na genetické vyšetření, ve které uvede hlavní důvod ke genetickému vyšetření, případně další doplňující informace. Tato zpráva od lékaře, který dlouhodobě dítě nebo dospělého zná je velmi přínosná. Při návštěvě ambulance lékařské genetiky se pacienti setkají s lékařem – se specializovanou způsobilostí v lékařské genetice, se kterým co nejpodrobněji rozeberou zdravotní problém, pro který byla návštěva genetického pracoviště doporučena. Lékař-genetik se snaží od rodiny získat co nejvíce informací o zdravotních problémech, především o závažných a případně v rodině se opakujících nemocech, a to nejen u pacienta samotného, ale i jeho příbuzných. U každého vyšetřovaného sestavuje dle informací rodiny minimálně třígenerační rodokmen. Ptá se na zdravotní potíže pacienta od narození, u dospělých také na zdravotní problémy u jejich dětí, případně i vnuků, dále na sourozence pacienta a jejich děti, rodiče pacienta, jejich sourozence a jejich děti a na prarodiče, případně na další příbuzné, pokud má rodina informace.
Po konzultaci následuje vyšetření pacienta, jehož součástí je vedle běžné prohlídky také např. zjištění míry, hmotnosti, obvodu hlavy, prohlédnutí dlaní, plosek, ušních boltců, vlasů, nehtů, zubů, patra…, tedy pátrání po jakýchkoliv znacích, které by mohly s onemocněním pacienta souviset. Často doplňujeme i fotodokumentaci, abychom i v nepřítomnosti pacienta při zpracovávání výsledků měli dostatek informací.
Po tomto vyšetření je možno doporučit laboratorní genetická vyšetření a případně další odborná vyšetření. Po domluvě a podpisu informovaného souhlasu pacientem nebo jeho zákonným zástupcem je obvykle proveden odběr krve na laboratorní genetická vyšetření. Při genetických laboratorních analýzách spolu úzce spolupracují lékaři-genetici a molekulární biologové.
5. Co nám přináší výsledky genetických testů
Po dokončení naplánovaných laboratorních testů lékař-genetik sepíše závěrečnou zprávu s výsledky vyšetření, kterou předává pacientovi/rodině a odesílajícímu lékaři. Tím ale práce genetika nekončí. Je velmi důležité, aby bylo pacientovi a jeho rodině vše dobře vysvětleno – co výsledky znamenají pro něj, případně pro jeho příbuzné. Výsledky provedených genetických vyšetření s rodinou konzultuje. Na základě provedených genetických vyšetření pacienta může být doporučeno genetické vyšetření příbuzných.
Cílem genetické konzultace je stanovit přesnou klinickou diagnózu a potvrdit ji laboratorními testy tzv. na molekulární úrovni. Na jejím základě obvykle můžeme vyslovit pro rodinu tzv. genetickou prognózu - tzn. určit, zda nemoc, která byla důvodem konzultace na genetice, je dědičná a má tedy riziko opakovaného výskytu v rodině. Dle sestaveného rodokmenu můžeme určit osoby se zvýšeným rizikem nemoci a nabídnout jim preventivní vyšetření a dále navrhnout preventivní opatření, která mohou riziko opakovaného výskytu nemoci v rodině snížit nebo omezit, či zajistit včasný záchyt nemoci (prenatální nebo preimplantačního genetické vyšetření).
Pacientovi se snažíme doporučit léčení nebo sledování na specializovaném pracovišti tak, jak to vyžaduje jeho zdravotní problém. Můžeme také pacienta a jeho rodinu informovat o organizacích, které pacienty s určitým onemocněním podporují.
Informace lékaře-genetika se liší od jiných lékařských informací obzvláště v tom, že se netýkají pouze jednotlivce, ale celých rodin i generací, a rovněž v tom, že mohou předvídat budoucí riziko choroby u lidí dosud zdravých nebo dosud nenarozených. Tyto informace jsou proto považovány za vysoce citlivé údaje a nemohou být bez souhlasu pacienta nebo jeho zákonného zástupce předávány třetím osobám. Výsledek vyšetření získá tedy klinický genetik, pacient a lékař, který pacientovi genetické vyšetření doporučil. Všem ostatním, např. dalším odborným lékařům, by měl kopii genetické zprávy předávat vždy sám pacient, resp. rodiče dětského pacienta.
6. Časté otázky, na které nám pomáhá hledat odpovědi klinický genetik
Lékař-genetik při konzultaci odpovídá velmi často na následující otázky:
- 1. Je onemocnění vyskytující se v naší rodině dědičné?
- 2. Jak je moje (naše) nemoc dědičná? Jaké je riziko, že naše dítě bude postiženo stejnou nemocí jako jeho sourozenec nebo jeho rodič?
- 3. Jaké máme riziko, že naše dítě onemocní jakoukoliv dědičnou nemocí?
- 4. Je možno předejít vzniku a vývoji dědičné nemoci u našich potomků?
- 5. Je možné v těhotenství rozpoznat dědičné onemocnění již u plodu?
- 6. Jak se dědičná nemoc objevila v naší rodině?
- 7. Jak je tato nemoc v populaci častá?
- 8. U koho v naší rodině se nemoc může opakovat?
- 9. Dá se opakování dědičné nemoci v naší rodině předejít?
- 10. Kdy máme přijít na genetickou konzultaci?
- 11. Kdo z naší rodiny má přijít na genetickou konzultaci a proč?
- 12. Co je to prenatální diagnostika, jak a kdy se dělá?
- 13. Co je to preimplantační genetická diagnostika, jak se dělá a co nás čeká, pokud se pro ni rozhodneme?
- 14. Dá se moje nemoc léčit/vyléčit?
Dědičná nemoc v rodině může přinášet i mnoho dalších otazníků.
Genetická vyšetření vyžadují týmovou spolupráci mnoha odborníků a celé rodiny.
Rodiny s výskytem dědičné nemoci navštěvují genetickou ambulanci opakovaně – při plánování dalšího těhotenství, při vyšetřování příbuzných apod. U některých pacientů neumíme příčinu onemocnění poznat a odhalit hned při prvním vyšetření, ale s přibývajícími znalostmi a diagnostickými možnostmi můžeme vyšetření dokončit s odstupem času. Návštěvy u klinického genetika jsou opakované a možná lze s trochou nadsázky říci, že je dobré mít svého „rodinného genetika“. O specifických vlastnostech tohoto oboru vypovídá i doba 100 let, po kterou musí být archivována zdravotnická dokumentace našich pacientů a jejich rodin, aby byly zachovány důležité informace o rizicích dědičné nemoci i pro následující generace.
Dnes již lze v mnoha rodinách a u mnoha dědičných nemocí nabídnout cílená genetická laboratorní vyšetření a určit výši rizika pro opakovaný výskyt nemoci v rodině. I když se stále rozšiřují a zdokonalují i možnosti léčby, na mnohá dědičná onemocnění zatím účinné léky k dispozici nejsou.
7. Dědičné nemoci
Nemoci, které přivádějí rodiny do genetické ambulance lze rozdělit do tří základních skupin.
- Vrozené chromosomové aberace – např. Downův syndrom, Turnerův syndrom, Di George syndrom a další
- Monogenně podmíněná onemocnění – např. cystická fibrosa, hemofilie A a B, Duchennova svalová dystrofie, spinální svalová atrofie, fenylketonurie a další
- Nemoci s komplexní dědičností – např. většina vrozených vad srdce, většina rozštěpových vad rtu a patra, většina onemocnění epilepsií, psychiatrická onemocnění jako schizofrenie a podobně
Dnes je prokázáno, že 0,6 % lidí se rodí s chromozomovými abnormalitami, 10 % lidí onemocní v průběhu života monogenně dědičnými chorobami a více než 80 % lidí onemocní chorobou s komplexní dědičností. Navíc se dnes ukazuje stále jasněji, že dědičné vlivy se uplatňují i u takových onemocnění, o kterých jsme byli donedávna přesvědčeni, že nemají s dědičností nic společného (např. u infekčních nemocí, onkologických nemocí apod.). Nejde jen o to, jaká nemoc se projeví, ale i o to, jak jedinec reaguje na léčbu apod.
To znamená, že téměř 100 % nemocí, jimiž člověk v průběhu života onemocní nebo na něž zemře, je ovlivněno dědičností – vrozenými dispozicemi každého jedince. Tím se dá vysvětlit i obrovský zájem o genetiku v posledních letech. Studium genetiky, rozvoj metodik, které se v genetice používají, umožňuje rozpoznání příčiny mnoha nemocí. Známe-li příčinu, je pak samozřejmě daleko snazší nemoc účinně léčit. Proto je dnešní chápání genetiky i dědičných nemocí daleko komplexnější, než tomu bylo např. před 20 lety.
8. Vzácné nemoci
Onemocnění je v rámci EU definováno jako vzácné, pokud postihuje méně než 5 osob z každých 10 000 (tj. méně než 1 pacienta na 2 000 jedinců). Existuje více než 8 000 různých vzácných onemocnění, což znamená, že souhrnný počet pacientů se vzácným onemocněním není zanedbatelný.
Vzácná onemocnění jsou klinicky heterogenní, převážně dědičná (či vrozená) multisystémová onemocnění s velmi nízkým výskytem (prevalencí) v populaci, která mají významný dopad na kvalitu života a sociální začlenění pacienta, popř. ohrožují jeho život.
Vzácná onemocnění se nejčastěji projevují brzy po narození a postihují 4-5 % novorozenců a kojenců (například některé vrozené vývojové vady, dědičné poruchy metabolismu, geneticky podmíněná onemocnění a vzácné nádory). Mohou se však projevit i později v průběhu dětství či v dospělosti. Asi 80 % vzácných onemocnění má genetické původ, nicméně u mnohých pacientů zůstává příčina jejich choroby neodhalena. V případě chybných nebo pozdních diagnóz, zejména u pacientů s onemocněním, pro které již existuje možnost léčby, dochází k nevratnému poškození zdraví. To vede ke značné psychické traumatizaci nejen pacientů, ale i jejich rodin, včetně nedůvěry ke kvalitě zdravotního systému.
Převzato z Národní strategie pro vzácná onemocnění na léta 2010 – 2012 a upraveno.
9. Pracoviště lékařské genetiky
Pracoviště lékařské genetiky mají obvykle dvě části – ambulanci a laboratoře. Na ambulanci přicházejí pacienti a pracují zde zdravotní sestry a lékaři-genetici. Ambulance, které nabízejí genetické poradenství, jsou dnes v mnoha státních i nestátních zdravotnických zařízeních. Některá pracoviště se věnují problematice lékařské genetiky v celé její šíři, některá se více specializují na problematiku reprodukční genetiky nebo na prenatální vyšetření v těhotenství.
V laboratořích pracují zdravotní laboranti/ky, molekulární biologové a cytogenetici, kteří provádějí analýzu chromozomů a nukleových kyselin (DNA, RNA) – vyšetření, která mohou pro rodinu odhalit příčinu dědičné nemoci.
To, co naopak na oddělení lékařské genetiky nenajdete, je lůžková část.
Seznam ambulancí lékařské genetiky v ČR je dostupný na www stránkách Společnosti lékařské genetiky a genomiky ČLS JEP.
Předchozí článek:

Zkratky v těhotenské průkazce
Zajímavé články z oddílu Genetika a genetické vyšetření
- Všechny články
- Nejčtenější články
- Nejnovější články

Prenatální genetická diagnostika – zjištění nemoci u plodu
Co je to prenatální genetická diagnostika a k čemu slouží? Kdy se provádí invazivní prenatální vyšetření a v čem spočívá?

Preimplantační genetická diagnostika – zjištění nemoci u embrya po umělém oplodnění, před přenosem do dělohy matky
Co to je a kdy se provádí preimplantační genetická diagnostika Jak probíhá genetické vyšetření zárodku? Je možné vadu zjistit a do dělohy přenést pouz...
Proč jít na genetiku, když se nedaří otěhotnět nebo donosit těhotenství
Poruchy plodnosti – neplodnost nebo opakované samovolné potraty - mohou mít řadu příčin, někdy to mohou být i faktory genetické. Kdy jít na genetiku?

Vyšetření otcovství, mateřství, příbuznosti
Z čeho se dnes provádí analýza DNA? Musí k tomu být pouze krev? Co se s tímto biologickým materiálem děje dále? Kdy je otec otcem? Jaká je jistota tes...
Obsah článku
- 1. Co je to lékařská genetika
- 2. Co bývá důvodem k návštěvě genetické poradny
- 3. Je na vás, abyste o dědičné nemoci doma mluvili
- 4. Genetik – tak trochu jiný doktor; jak probíhá genetické vyšetření
- 5. Co nám přináší výsledky genetických testů
- 6. Časté otázky, na které nám pomáhá hledat odpovědi klinický genetik
- 7. Dědičné nemoci
- 8. Vzácné nemoci
- 9. Pracoviště lékařské genetiky
Související články
Vybraná anketa
Souhlasíte s omezením odkladů za současného zrušení přípravných tříd?
26 %
37 hlasů
70 %
100 hlasů
4 %
6 hlasů
Celkem hlasovalo 143 unikátních návštěvníků
Zvolte si svůj týden těhotenství
- Před těhotenstvím
- 1. týden
- 2. týden
- 3. týden
- 4. týden
- 5. týden
- 6. týden
- 7. týden
- 8. týden
- 9. týden
- 10. týden
- 11. týden
- 12. týden
- 13. týden
- 14. týden
- 15. týden
- 16. týden
- 17. týden
- 18. týden
- 19. týden
- 20. týden
- 21. týden
- 22. týden
- 23. týden
- 24. týden
- 25. týden
- 26. týden
- 27. týden
- 28. týden
- 29. týden
- 30. týden
- 31. týden
- 32. týden
- 33. týden
- 34. týden
- 35. týden
- 36. týden
- 37. týden
- 38. týden
- 39. týden
- 40. týden
- Po 40. týdnu
Aktuální soutěže
Aktuální testování
Těhotenská kalkulačka

Vypočtěte si v naší těhotenské kalkulačce, kdy Vás čekají ultrazvuky, kdy obdržíte těhotenskou průkazku, kdy se podrobíte triple testu, kdy se vyšetřuje streptokok, kdy se provádí amniocentéza, kdy byste si měla nachystat věci do porodnice, kdy nastupujete mateřskou dovolenou.
TĚHOTENSKÉ E‑MAILY

Zaregistrujte se na Babyonline.cz, uveďte termín porodu a každý týden vám automaticky přijde e-mail s informacemi o vašem těhotenství týden po týdnu a vývoji miminka!